La enfermedad de las arterias coronarias (EAC) es el bloqueo de las arterias que alimentan el músculo cardiaco. Si el bloqueo es completo, las áreas del músculo cardiaco pueden dañarse y/o morir a falta de oxígeno. Esto puede ocasionar un ataque al corazón también conocido como un infarto agudo al miocardio. La enfermedad de las arterias coronarias es la enfermedad más común que ataca al corazón.
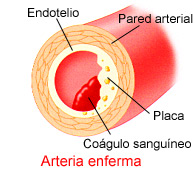
Engrosamiento de las paredes de las arterias que alimentan el músculo cardiaco
Acumulación de capas de grasa dentro de las arterias coronarias
Encogimiento de las arterias coronarias
Desarrollo de coágulos de sangre dentro de las arterias coronarias que bloquean el flujo sanguíneo
Factores de Riesgo
Un factor de riesgo es algo que incrementa la posibilidad de contraer una enfermedad o padecimiento.
Los factores de mayor riesgo:
Género: Masculino (los hombres tienen un mayor riesgo de padecer ataques al corazón que las mujeres)
Edad: 45 años o más en el caso de los hombres, 55 años o más para las mujeres
Herencia: una arraigada historia familiar de enfermedades cardiacas
obesidad y sobrepeso
Fumar
Presión arterial alta
Estilo de vida sedentaria
Niveles altos de colesterol (específicamente, altos niveles de colesterol LDL o lipoproteínas de baja intensidad (colesterol malo) y bajos niveles de colesterol HDL o lipoproteínas de alta densidad (colesterol bueno))
Diabetes
Otros factores de riesgo:
Stress
Consumo excesivo de alcohol
Síntomas
La EAC puede progresar sin presentar ningún síntoma .
Los síntomas incluyen:
Angina - dolor intermitente en el pecho que con frecuencia va acompañado de una sensación de apretón o presión, que puede tener un rango que alcance a el/los hombro(s), brazo(s) o a la quijada. La angina de pecho dura alrededor de 10 minutos y con frecuencia el malestar se alivia con descansar. La angina de pecho también puede ser activada por:
Stress emocional
Clima frío
Una comilona
Los malestares de la angina de pecho no se mejoran con el descanso o con nitroglicerina, o por el contrario empeoran, empeora, comienza incluso mientras se descansa (sin actividad), o dura más de 15 minutos, todos estos son señas de una angina de pecho inestable o de un ataque al corazón. Otros síntomas que pueden acompañar a los ya descritos incluyen:
Falta de aliento
Sudoración
Náuseas
Debilidad
Diagnóstico
Algunos exámenes se realizará de inmediato si usted se presenta en la sala de emergencias con dolor en el pecho para ver si está teniendo un episodio de angina de pecho o un ataque al corazón. Se pueden realizar otro tipo de exámenes más electivos, si usted presenta patrones estables de angina de pecho, para determinar la severidad y extensión de su enfermedad y para planear el tratamiento.
El doctor le interrogará acerca de sus síntomas e historial médico y le practicará un examen físico.
Las pruebas podrían incluir:
Análisis de sangre - para buscar algunas sustancias en la sangre, ayuda a los doctores a determinar si usted está experimentando una angina de pecho o un ataque al corazón agudo
Electrocardiograma (ECG, EKG) - registra la actividad del corazón al medir las corrientes eléctricas que atraviesan al músculo cardiaco, pueden revelar evidencia de anteriores ataques cardiacos, ataques agudos o de problemas de arritmia
Ecocardiograma - usa ondas sonoras de alta frecuencia (ultrasonido) para examinar el tamaño, forma y movimiento del corazón; provee de información acerca de la estructura y función del corazón
Prueba de Esfuerzo - registra la actividad eléctrica del corazón durante un incremento de actividad física
Prueba del Estrés con Thallium - el thallium se usa para revisar el miocardio, la capa muscular del corazón
Revisión Nuclear - se inyecta material radioactivo en la vena y se observa si dicha sustancia es absorbida por el músculo cardiaco
Tomografía Computarizada con Electrobanda - un tipo de rayos X que usa utiliza una computadora para tomar placas del interior del corazón
Angiografía Coronaria - rayos X tomados después de que se inyecta un material de contraste en las venas, permitiendo que el doctor busque anormalidades en las arterias
Tratamiento
El tratamiento puede incluir:
Medicamentos con Nitratos
Usualmente, la nitroglicerina se administra durante un ataque agudo de angina de pecho. Puede suministrarse en forma de tableta que se disuelve debajo de la lengua o en aerosol. También existen tipos de nitroglicerina de larga duración que pueden emplearse para evitar un ataque de angina de pecho antes de que usted participe en alguna actividad de riesgo. Esta pueden administrarse en pastillas o aplicarse como parches o pomadas.
Medicamentos para Adelgazar la Sangre
Se ha comprobado que una dosis pequeña y diaria de aspirina puede reducir los riesgos de un ataque al corazón. El warfarin también se usa en el caso de algunos paciente. Consulte con su médico antes de tomar una aspirina diariamente.
Bloqueadores Beta y Bloqueadores de Canalizadores del Calcio
Estos pueden ayudar a prevenir la angina de pecho.
Medicamentos para Bajar el Colesterol
Pueden prevenir el progreso de una enfermedad coronaria de las arteria e incluso pueden mejorar enfermedades de las arterias coronarias ya existentes.
Cirugía
Los pacientes con severos taponamientos de las arterias coronarias pueden beneficiarse de:
Injerto de un marcapasos coronario
Aterectomía
Angioplastía coronaria con o sin entubación
Prevención
Para reducir los riesgos de adquirir la enfermedad de las arterias coronarias:
Mantenga un peso saludable.
Comience un programa de ejercicios seguro con el consejo de su médico.
Si fuma, debe dejar de hacerlo.
Coma una dieta saludable, baja en grasas saturadas y rica en fibra, frutas y verduras.
Atienda y trate de manera adecuada los problemas de presión arterial alta y/o la diabetes.
Trate apropiadamente el colesterol alto o los trigilcéridos .